A Insuficiência Renal, tem conduzido milhares de pessoas a cada ano para a Terapia Renal Substitutiva (TRS), através da Hemodiálise ou Diálise Peritoneal. Com isso, os profissionais que atuam nessa área devem estar em constante aprendizado para ofertar um bom atendimento aos clientes sanando consequentemente, suas dúvidas. Devido o anseio pelo aprendizado que surgiu o Blog da Enf Renal, para capacitar os profissionais da saúde através do ambiente virtual de aprendizagem, onde o mesmo manter-se-a atualizado com informações pertinentes, com relevância social de proporcionar um evento que auxilie a promoção e prevenção na saúde.
Objetivos:
Desenvolver um programa de educação permanente para profissionais que atuam na área de Nefrologia.

SISTEMA E FISIOLOGIA RENAL
O aparelho urinário é composto basicamente por: dois rins, dois ureteres, uma bexiga e uma uretra.
POSSUEM AS SEGUINTES FUNÇÕES:
RINS: Excreção de resíduos metabólicos e substâncias exógenas;
- Regulação do equilíbrio hidroeletrolítico;
- Regulação da osmolaridade e das concentrações de eletrólitos nos fluidos corporais;
- Regulação do equilibrio ácido-base;
- Regulação da Pressão Arterial;
- Secreção, metabolismo e excreção de hormônios(renina, calcitriol e eritropoitina);
- Gliconeogênese
URETERES: São dois tubos que transportam a urina dos rins para a bexiga. São capazes de realizar contrações rítmicas denominadas peristaltismo, o que faz a urina se mover ao longo dos ureteres.
BEXIGA: reservatório temporário para o armazenamento da urina. Possui uma capacidade média de 700-800ml de urina.
URETRA: tubo que conduz a urina da bexiga para o meio externo.
UNIDADE FUNCIONAL DO RIM:
O Néfron é a unidade funcional do rim. Os dois juntos contêm cerca de 2.400.000 néfrons. Cada néfron é capaz de formar urina, independente do outro.
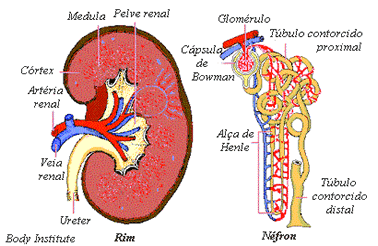
IRRIGAÇÃO SANGUÍNEA:
Cada rim é irrigado pelo artéria renal e a drenagem é realizada pelas veias renais.
FILTRAÇÃO DO SANGUE:
Passam pelos rins (glomérulo) 650 ml de sangue por minuto - são filtrados (coletados pela cápsula de bowman) 125 ml por minuto - os túbulos reabsorvem 99% do filtrado - apenas 1% se transforma em urina.
INSUFICIÊNCIA RENAL CRÔNICA:
Ou Lesão Renal Crônica, é a perda gradual e irreversível da função renal. Tem como principais causas a Diabette Melittus e a hipertensão arterial. Se não for tratada , a IRC é fatal. Entre outras causas estão:
- Infecções;
- Anomalias congênitas (rim policístico);
- Doenças Obstrutivas (cálculos renais, tumores);
- Uso prolongado de substâncias nefrotóxicas;
- Glomerulopatias;
- Lúpus eritematoso sistêmico;

SINAIS E SINTOMAS:
- Hipervolemia;
- Distúrbios eletrolíticos;
- Acidose Metabólica;
- Dor muscular;
- Dor óssea;
- Fraturas.
COMPLICAÇÕES:
- Anemia
- Neuropatia periférica
- Complicações cardiopulmonares (edema agudo de pulmão, arritmias, Acidente Vascular Cerebral Isquêmico e hemorrágico)
- Complicações Gastrintestinais (úlceras, hemorragias)
- Defeitos esqueléticos
- Fraturas prolongadas.
DIAGNÓSTICO CLÍNICO:
- Alterações da micção: polaciúria (aumento da frequência miccional, com eliminação de pequenos volumes de urina); urgência miccional (necessidade imperiosa de urinar), disúria ( dor à micção nos casos de infecção); noctúria (predomínio da diurese noturna, muito comum na IRC) e a incontinência urinária (liberação involuntária da urina);
- Alterações do volume urinário: o volume urinário em 24 horas, no adulto, é de 700 a 2.000ml. Quando a diurese nas 24 horas é inferior a 400ml, podemos supor que há um comprometimento funcional do rim. São eles as alterações: oligúria (volume igual ou inferior a 400 ml/dia); poliúria (volume igual ou superior a 2.500 ml/dia); anúria (volume igual ou inferior a 100 ml/dia).
- Cor da urina: pode variar desde amarelo-clara até amarelo-escura, porém, nem toda alteração de cor é indício de enfermidade. A urina turva é associada a infecções (em razão de aumento do número de leucócitos e de bactérias), e a hematúria indica presença de sangue na urina e está associada a doença do trato urinário como nefrites e cálculos.
- Dor renal: costuma-se situar-se no flanco ou na região lombar e pode irradiar-se para região anterior. A dor ocorre por distensão da cápsula renal e geralmente se deve a um aumento brusco do volume renal ou a algum processo inflamatório.
- Fonte: google imagens
- Edema: comumente percebido nos membros inferiores e implica no excesso de sal e água no organismo.
- Fonte: google imagens
TRATAMENTO:
Conservador
Vídeos:
Simulação de parada cardiorrespiratória em pacientes que estão realizando hemodiálise
Conservador
Para pacientes que ainda têm função residual e tem como objetivo retardar o início da terapia dialítica por meio de acompanhamento médico, com orientações necessárias para retardar o tratamento, terapia medicamentosa e acompanhamento nutricional ( controle hídrico, dieta hipoprotéica e com pouco potássio).
Diálise peritoneal
Deve-se encaminhar o paciente para implantar o cateter de tenckhoff e iniciar o seu treinamento ou de algum familiar na técnica para a realização do tratamento.
Fonte: google imagens
Hemodiálise
É o processo de filtragem e depuração do sangue, que tem por finalidade substituir as funções renais prejudicadas por insuficiência renal crônica ou aguda. Deve-se confeccionar uma via de acesso vascular o mais rápido possível, pois o tempo de maturação de uma fístula arteriovenosa leva aproximadamente 60 dias.
Fonte: google imagens
Indicada apenas para pacientes renais crônicos e consiste em uma anastomose subcutânea de uma artéria com uma veia. Cerca de 30 dias, no mínimo, o ramo venoso da fístula se dilata e suas paredes se espessam, o que possibilita a inserção repetida das agulhas de diálise.
FÍSTULAS IDEAIS:
- Possibilitar um bom fluxo arterial (mínimo de 300 ml/min);
- acesso fácil a punção;
- posição confortável para o paciente durante a hemodiálise.
COMPLICAÇÕES:
- Fluxo baixo;
- Trombose;
- Isquemia da mão;
- Infecções;
- Pseudoaneurisma
CUIDADOS E ORIENTAÇÕES:
- Orientar quanto aos cuidados com FAV, para não ocorrer infecções, hemorragias ou trombos;
- Dor e edema;
- Elevar o membro nos primeiros dias,
- Troca periódica de curativos pela enfermeira;
- Realizar exercícios de compressão manual para promover a maturação do acesso venoso;
- Vigiar o funcionamento do acesso através da palpação e percepção do frêmito;
- observar sinais e sintomas de infecção;
- realizar a higiene;
- evitar punções venosas e verificação da pressão arterial no braço da fístula;
- evitar dormir sobre o braço do acesso e qualquer compressão;
- Explicar e orientar quanto a nutrição, dieta restrita de líquidos.
- Orientar sobre a ingesta de sódio, onde seu excesso causa edema e altera a pressão arterial; substituir o sal por temperos e ervas;
RELAÇÃO ENTRE FLUXO SANGUINEO E CALIBRE DAS AGULHAS:
Inferior a 250 ml - 18G (Rosa)
Entre 250 e 300 ml/min - 17G (laranja)
Entre 300 e 350 ml/min - 16G (verde)
Entre 350 e 400 ml/min - 15G (amarela)
Superior a 400 ml/min - 14G (roxa)
CATETERES VENOSOS CENTRAIS: CATETER DE DUPLO LÚMEN
Também chamado de cânula venosa percutânea, é a via de acesso vascular temporária mais utilizada para hemodiálise enquanto o acesso definitivo não estiver disponível para uso.
LOCAIS MAIS COMUNS PARA INSERÇÃO:
Veias subclávia
Veia jugular interna
Veia femoral
CUIDADOS COM O CATETER DE DUPLO LÚMEN:
- Curativos devem ser realizados com solução antisséptica, antes de cada diálise e deve permanecer fechado durante e após a hemodiálise;
- Lavagem das vias devem ser lavadas com soro fisiológico, ao término das sessões de hemodiálise, para remover qualquer coágulo que possa ter-se formado;
- Uso de anticoagulante, além da lavagem com soro fisiológico, deve-se administrar heparina pura ou diluída em cada via do cateter após o final de cada sessão de hemodiálise. A quantidade que deve ser colocada em cada via do cateter deve ser de acordo com a marca utilizada e a dosagem deve permanecer nas vias do cateter até a próxima sessão.
- Retirada do anticoagulante deve ser aspirada de cada via antes da utilização do cateter, para evitar que o paciente receba uma dosagem exagerada de heparina durante a sessão de hemodiálise.
COMPLICAÇÕES QUE PODEM OCORRER DURANTE A SESSÃO DE HEMODIÁLISE:
- Hipotensão arterial; colocar o paciente em trendelenburg, administrar 100 ml de solução fisiológica ou mais se necessário; reduzir a ultrfiltração; administrar O2 nasal para melhorar o desempenho do miocárdio;
- Cãibras; Estender o membro afetado e se estiver associada a hipotensão, administrar solução fisiológica, glicose a 25% ou 50% ou ainda glucanato de cálcio.
- Náuseas e vômito; Tratar hipotensão e administrar antiemético;
- Cefaléia;administrar analgésicos por via oral ou parenteral;
- Prurido;causado pelo efeito tóxico da uremia na pele. Aplicar emolientes à base de cânfora, administrar carbonato de cálcio; anti - histamínicos;
- Alterações eletrolíticas;
- Arritmias; avisar o enfermeiro e médico imediatamente; administrar medicação antiarrítmica conforme prescrição médica;
- convulsões; Interromper a diálise, instalar O2 e conforme prescrição médica, administrar diazepam e fenitoína via Ev;
- Dores torácicas e lombar; uso de analgésicos por via oral ou parenteral
- Edema Agudo de Pulmão; posicionar o paciente com tórax elevado e membros inferiores para baixo; instalar O2; manter o carrinho de emergência próximo, verificar sinais vitais, administrar a medicação prescrita, a qual pode ser diurético, um ansiolítico ou um anti-hipertensivo, conforme prescrição médica.
- Embolia gasosa; Paralisar a bomba de sangue, instalar O2 e verificar os sinais vitais, colocar o paciente em posição de trendelenburg (decúbito lateral esquerdo), preparar material de PCR.
- Febre e calafrios; Administrar antitérmicos e antibióticos a critério médico e coletar amostra da água da hemodiálise para cultura.
- Hemólise; paralisar a bomba de sangue imediatamente e as linhas de sangue, pois o sangue hemolisado tem uma quantidade elevada de potássio e não deve ser reinfundido e caso necessário, o paciente deverá realizar transfusão sanguinea.
- Hemorragia intracraniana;
- Morte súbita;
- Síndrome do desequilibrio, administrar soluções hipertônicas e até interromper a diálise e caso ocorrer convulsões e obnubilação ou coma, interromper a diálise imediatamente.
CURIOSIDADES:
I Intoxicação por carambola - a carambola não deve ser consumida em pacientes com insuficiência renal crônica pois ela possui uma toxina solúvel em água. Em indivíduos sadios, é absorvida pelo organismo e eliminada pelas vias urinárias. Já nos pacientes com IRC, essa toxina não é eliminada, passando pela barreira hematencefálica e age no sistema nervoso central e desencadeia o quadro de intoxicação.
PARADA CARDIORRESPIRATÓRIA SEGUNDO AHA (AMERICAN HEART ASSOCIATION) 2010
PARADA CARDIORRESPIRATÓRIA EM PACIENTES QUE ESTÃO DIALISANDO
Pacientes que estão realizando hemodiálise além dos efeitos colaterais, podem apresentar uma parada cardiorrespiratória (PCR). No caso da unidade renal na qual foi desenvolvido o estágio supervisionado da graduanda em Enfermagem, realizou-se uma simulação de PCR com o paciente dialisando. E seguem os seguintes passos:
- PCR - identificada - comunicar médico, enfermeira e ambulatório;
- Solicitar ajuda;
- Pegar maca, tábua e torpedo de oxigênio;
- Organizar a equipe da seguinte forma: agente 1 - retorna o sangue para o paciente; agente 2 - iniciar compressão 30:2 ventilações (antes da via aérea avançada, ou seja, sem TOT ); agente 3 - iniciar ventilação;
- Agente 1 desconecta as linhas de sangue deixando as agulhas;
- Agentes 2 e 3 - transferem o paciente para maca mantendo compressões e fazendo rodízio entre os agentes e após, encaminhar o paciente ao pronto atendimento - setor emergência;
- Ao chegar na emergência, o paciente fica aos cuidados da equipe do ambulatório e no máximo a enfermeira da clínica acompanha.
: Os passos relatados acima devem ser seguidos caso a unidade renal possua um setor de emergência próximo. Caso contrário, proceder da mesma maneira da PCR e RCP.
Simulação de parada cardiorrespiratória em pacientes que estão realizando hemodiálise
O que é diálise?
Fonte:https://www.youtube.com/watch?v=q42drASGhR0
Transplante Renal
Transplante Renal
Fonte: https://www.youtube.com/watch?v=hc0jKPINpas
Método de tratamento com maior aceitação e tem como vantagem a qualidade de vida do paciente.
Cuidados Gerais com a saúde após o transplante
Fonte: https://www.youtube.com/watch?v=5lg3QDLF5d0
AVALIAÇÃO DA FUNÇÃO RENAL:
TAXA DE FILTRAÇÃO GLOMERULAR (TFG):
Serve como indicador de início da doença para classificação do seu estágio de desenvolvimento;
Indica mudanças na TFG e o ritmo em que a perda renal está acontecendo;
CREATININA:
Marcador endógeno utilizado na avaliação da TFG. Seu uso está sendo limitado, pois seus valores podem sofrer alterações por diferentes fatores como: idade, raça, sexo, superfície corporal, tipo de dieta, drogas e métodos de análise.
PROTEINÚRIA:
Presença de proteína na urina, é um marcador da Doença Renal Crônica; Quanto maior a proteinúria mais rápida é a perda de função renal;
CLASSIFICAÇÃO DA DOENÇA RENAL CRÔNICA:
Estágio 0: Função renal normal;
Estágio I: Lesão com função renal normal. Fase inicial da doença. Função glomerular preservada e o ritmo de FG é superior a 90 ml/min/1,73 m2; Atenção primária/ prevenção.
Estágio II: IR funcional ou leve: Diminuição do ritmo de FG menos de 60-89 ml/min/1,73 m2;
Estágio III: IR laboratorial ou moderada: sinais e sintomas associados à doença de base (DM, HAS,
Lúpus, infecção de trato urinário); no entanto, as análises laboratoriais já
apontam elevação nos níveis de ureia e creatinina e uma taxa de filtração
glomerular entre 30 – 59 ml/min/1,73 m2. O encaminhamento ao médico
nefrologista nessa fase da doença é recomendado.
Estágio IV: Fase de insuficiência renal clínica ou severa: nessa fase, o
paciente apresenta sinais
e sintomas de uremia, sendo os mais frequentes HAS, edema,
fraqueza, náuseas e vômitos. A taxa de filtração glomerular se encontra entre
15 – 29 ml/min/1,73 m2. Nesse estágio da doença, a abordagem sobre terapia
renal substitutiva deve acontecer, permitindo assim que o paciente tenha tempo
hábil de escolher o melhor método para iniciá-la.
Estágio v: Fase
terminal de insuficiência renal crônica: nessa fase, os rins não conseguem
controlar o meio interno e o paciente encontra-se extremamente sintomático. A
taxa de filtração glomerular é inferior a 15 ml/min/1,73 m2. Esse é o momento
em que o paciente deverá ser encaminhado para diálise ou transplante renal.
Fontes: FERMI, Marcia Regina Valente. Diálise para enfermagem: guia prático - 2ª ed. Rio de Janeiro, Guanabara Koogan, 2011.
AHA - American Heart Association, 2010 - Banner criado pelos acadêmicos de Enfermagem do 9ª semestre da Universidade Regional Integrada do Alto Uruguai e das Missões campus Santo ângelo





















Nenhum comentário:
Postar um comentário